Mal di schiena: Cause, Sintomi e Cura

Mal di schiena Il mal di schiena è un problema comune che colpisce molte persone in tutto il mondo. Può manifestarsi in diverse forme e intensità, causando fastidio, dolore e limitazioni nella vita quotidiana. In questo articolo, esploreremo le cause del mal di schiena, i suoi sintomi più comuni e le opzioni di trattamento efficaci disponibili. Cause: Il mal di schiena può essere causato da vari fattori, tra cui lesioni, posture scorrette, eccessivo sforzo fisico, condizioni degenerative come l’artrosi, ernie del disco o stenosi spinale, e tensione muscolare. Alcuni fattori di rischio che possono aumentare la probabilità di sviluppare mal di schiena includono l’età, la sedentarietà, l’obesità e lo stress. Sintomi: I sintomi del mal di schiena possono variare da lievi a gravi e possono manifestarsi come dolore acuto, rigidità, sensazione di bruciore o formicolio lungo la colonna vertebrale. Il dolore può irradiarsi alle gambe o ai glutei, limitando la mobilità e influenzando la qualità della vita. In alcuni casi, il mal di schiena può causare anche problemi intestinali o della vescica, come difficoltà nella minzione o nell’evacuazione. La gestione del mal di schiena dipende dalla causa sottostante e dalla gravità dei sintomi. Diagnosi: La diagnosi del mal di schiena è un processo che coinvolge la valutazione accurata dei sintomi, l’esame fisico e, in alcuni casi, l’utilizzo di esami diagnostici complementari. È importante determinare la causa sottostante del mal di schiena al fine di stabilire il trattamento appropriato. Durante la valutazione iniziale, il professionista sanitario esaminerà attentamente i sintomi riportati dal paziente, inclusa la descrizione del dolore, la sua localizzazione e le condizioni in cui il dolore si manifesta o si intensifica. Saranno considerati anche i fattori di rischio, come l’età, la storia di lesioni o traumi, la presenza di malattie concomitanti e l’attività fisica svolta. Successivamente, verrà eseguito un esame fisico completo per valutare la mobilità, la forza muscolare, la flessibilità e l’allineamento della colonna vertebrale. Il medico potrebbe eseguire alcuni test specifici, come il test delle gambe dritte, il test di Lasègue o il test di Patrick/FABER per valutare la presenza di irritazione nervosa o di altre condizioni associate. A volte, per confermare la diagnosi o approfondire ulteriormente, possono essere richiesti esami diagnostici come le radiografie, la tomografia computerizzata (TC), la risonanza magnetica (RM) o gli esami di laboratorio. Le radiografie possono essere utilizzate per escludere fratture, deformità o anomalie strutturali evidenti. La TC e la RM forniscono immagini dettagliate delle strutture ossee, dei dischi spinali, dei nervi e dei tessuti molli circostanti, consentendo di identificare eventuali ernie del disco, stenosi spinale o altre patologie. Gli esami di laboratorio possono essere richiesti per escludere condizioni infiammatorie o sistemiche che potrebbero contribuire ai sintomi. In alcuni casi, potrebbe essere necessario consultare uno specialista, come un ortopedico, un neurologo o un reumatologo, per una valutazione più approfondita o per ulteriori test diagnostici specifici. È importante sottolineare che la diagnosi del mal di schiena può richiedere un’approfondita valutazione clinica e può variare da individuo a individuo. Pertanto, è consigliabile consultare un professionista sanitario qualificato per ottenere una diagnosi accurata e un piano di trattamento personalizzato. Cura del Mal di Schiena: Per il mal di schiena cronico o persistente, possono essere necessari approcci terapeutici più avanzati. La fisioterapia: La Fisioterapia è spesso raccomandata per rafforzare i muscoli del tronco e migliorare la flessibilità, riducendo così il carico sulla colonna vertebrale. Gli esercizi di stretching, la terapia manuale e le tecniche di mobilizzazione possono contribuire ad alleviare il dolore e a migliorare la funzionalità. Ma più di tutte, è fondamentale la rieducazione posturale, al fine di rieducare il paziente e di conseguenza il corpo ad un corretto asset. In questo modo oltre ad interrompere lo stato di malessere, si lavorerà anche in fase preventiva. D’altronde, in una buona parte dei casi, il mal di schiena è generato da posture viziate e cattive abitudini. Insieme ai vari trattamenti è importante abbinare: riposo, applicazione di ghiaccio o calore, e l’uso di farmaci analgesici da banco per alleviare il dolore. È essenziale mantenere una buona postura durante le attività quotidiane, evitare lo sforzo eccessivo e adottare una corretta tecnica di sollevamento degli oggetti. Alcune persone possono beneficiare anche di trattamenti complementari, come l’osteopatia. L’Osteopatia L’Osteopatia si concentra sulla manipolazione della colonna vertebrale per ridurre lo spasmo muscolare, il dolore e ripristinare l’allineamento e la mobilità della colonna vertebrale. Questa terapia può essere utilizzate in combinazione con la fisioterapia per ottenere risultati ottimali. In casi più gravi o quando le terapie conservative non sono sufficienti, può essere necessario ricorrere a interventi chirurgici. Chirurgia: L’intervento chirurgico è riservato a situazioni specifiche, come ernie del disco, stenosi spinale o instabilità vertebrale grave. Un intervento chirurgico mira a rimuovere la fonte del dolore o a stabilizzare la colonna vertebrale. Inoltre, uno stile di vita sano può contribuire a prevenire o ridurre il mal di schiena. Mantenere un peso corporeo adeguato, adottare una postura corretta, praticare regolarmente esercizio fisico, fare attenzione ai movimenti e alle attività che possono sovraccaricare la colonna vertebrale e gestire lo stress possono contribuire a mantenere una schiena sana. Mal di Schiena Conclusioni: In conclusione, il mal di schiena è un problema diffuso che può essere causato da diverse condizioni e abitudini. È importante identificare la causa specifica del mal di schiena per poter adottare le giuste misure di trattamento. La gestione del mal di schiena spesso include approcci conservativi come l’Osteopatia e la Fisioterapia, l’uso di farmaci analgesici e le modifiche dello stile di vita. In casi più gravi, possono essere necessari interventi chirurgici. Consultare un professionista sanitario qualificato è fondamentale per ricevere una diagnosi accurata e un piano di trattamento personalizzato. Come mettersi in contatto con il Dr. Carollo Il Dr. Alessandro Carollo Osteopata D.O. è specializzato in Osteopatia strutturale, ovvero nel trattamento delle disfunzioni della colonna vertebrale (come ernie discali, lombalgie, cervicalgie e sciatiche), delle articolazioni periferiche e delle disfunzioni dell’articolazione temporo-mandibolare (ATM). Data la sua collaborazione con ortopedici di fama nazionale si è specializzato nella
Cura della scoliosi – E’ possibile? vediamo come

La scoliosi è una deformità della colonna vertebrale che, nei casi più gravi, può presentarsi in maniera molto dolorosa e limitante nei movimenti. Vediamo le cause ed i rimedi possibili.
Ernia del Disco: Cura a Roma e Milano Senza Chirurgia
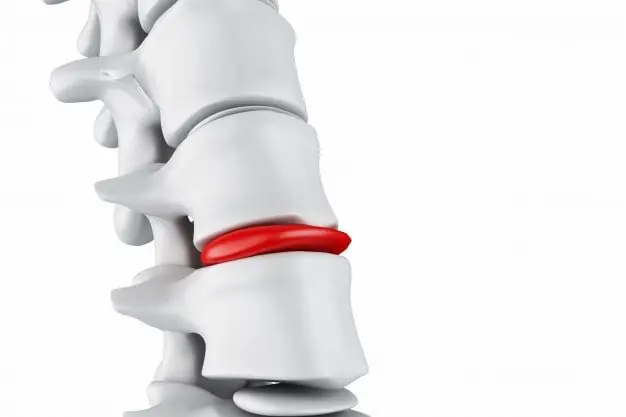
L’ernia del disco L’ernia del disco è una delle cause più comuni di dolore alla schiena, sciatalgia, formicolio e debolezza agli arti.Molti pazienti convivono con un’ernia del disco per mesi o anni senza trovare una soluzione efficace. Con un trattamento mirato è possibile ridurre il dolore, migliorare la mobilità e prevenire il peggioramento, evitando nella maggior parte dei casi l’intervento chirurgico. Cause dell’Ernia del Disco: L’ernia del disco può essere causata da vari fattori, tra cui: Invecchiamento: Con l’avanzare dell’età, i dischi spinali tendono a perdere la loro elasticità e resistenza, aumentando il rischio di ernia. Traumi: Lesioni o traumi alla colonna vertebrale possono danneggiare i dischi intervertebrali, provocando ernie. Movimenti ripetitivi: Attività che coinvolgono sollevamento pesi, flessioni o torsioni ripetute della colonna vertebrale possono aumentare la pressione sui dischi e causare ernie. Obesità: Il sovrappeso e l’obesità possono esercitare una maggiore pressione sui dischi spinali, aumentando il rischio di ernia. Sintomi dell’Ernia del Disco: I sintomi dell’ernia del disco possono variare a seconda della posizione e della gravità della lesione. Ecco alcuni sintomi comuni: Dolore: Il dolore è il sintomo più comune dell’ernia del disco, che è sempre presente. Può manifestarsi nella zona della colonna vertebrale interessata e irradiarsi alle gambe o alle braccia, a seconda della localizzazione dell’ernia. Formicolio e intorpidimento: La compressione dei nervi spinali può causare sensazioni di formicolio o intorpidimento nelle aree innervate dai nervi colpiti. Debolezza muscolare: L’ernia del disco può influenzare la forza muscolare nelle gambe, nelle braccia o nella parte superiore del corpo, a seconda della posizione dell’ernia. Ridotta mobilità: Il dolore e i sintomi associati all’ernia del disco possono limitare la capacità del paziente di compiere movimenti normali, come piegarsi, sollevare oggetti pesanti o camminare per lunghi periodi. Alterazioni dei riflessi: In alcuni casi, l’ernia del disco può influire sui riflessi del paziente, come i riflessi rotulei o achillei. Diagnosi: La diagnosi solitamente è confermata da specifici test e da esami strumentali quali risonanze magnetiche e TAC. Ernia del Disco: Cura Efficace a Roma e Milano Senza Chirurgia Dolore alla schiena, sciatalgia, formicolio, debolezza o dolore irradiato alle gambe o alle braccia possono essere segnali di un’ernia del disco.Molti pazienti convivono con questi sintomi per mesi o anni senza trovare una soluzione realmente efficace. Con un trattamento mirato è possibile ridurre il dolore, migliorare la funzionalità e prevenire il peggioramento, evitando nella maggior parte dei casi un intervento chirurgico. Che cos’è l’ernia del disco? L’ernia del disco è un processo di fuoriuscita del nucleo polposo dal disco intervertebrale, struttura fibrocartilaginea che agisce come ammortizzatore tra le vertebre della colonna. Il disco è formato da: un anello esterno (anulus fibroso) un nucleo interno (nucleo polposo) Quando l’anello si indebolisce o si danneggia, il nucleo può fuoriuscire e comprimere strutture nervose, causando dolore e sintomi neurologici. L’ernia può interessare qualsiasi tratto della colonna, ma è più frequente a livello lombare e cervicale. Cause dell’Ernia del Disco L’ernia del disco può essere favorita da diversi fattori, tra cui: invecchiamento e degenerazione del disco traumi o micro-traumi ripetuti movimenti ripetitivi o sovraccarico della colonna obesità e sovrappeso sedentarietà e carichi meccanici prolungati Non si tratta solo di un problema legato all’età: sempre più pazienti giovani sviluppano ernie discali. Sintomi dell’Ernia del Disco I sintomi variano in base alla posizione e alla gravità dell’ernia. I più comuni includono: dolore alla schiena o al collo dolore irradiato alle gambe (sciatica) o alle braccia formicolio o intorpidimento debolezza muscolare riduzione della mobilità alterazioni dei riflessi neurologici Se non trattata correttamente, l’ernia può limitare in modo significativo la qualità della vita. Diagnosi dell’Ernia del Disco La diagnosi viene confermata attraverso: valutazione clinica specialistica risonanza magnetica TAC o altri esami strumentali, se necessari Una diagnosi accurata è fondamentale per scegliere il percorso terapeutico più efficace. Trattamenti per l’Ernia del Disco Il trattamento dipende dalla gravità dei sintomi e dalla risposta del paziente. Approccio conservativo (nella maggior parte dei casi efficace) riposo controllato e modifiche dello stile di vita farmaci antinfiammatori e analgesici, se indicati fisioterapia mirata osteopatia e terapia manuale specifica recupero della mobilità e stabilità della colonna Infiltrazioni e terapie mediche In alcuni casi selezionati possono essere utilizzate infiltrazioni o trattamenti antinfiammatori mirati. Chirurgia (solo nei casi più gravi) L’intervento chirurgico viene considerato solo quando i trattamenti conservativi non risultano efficaci o in presenza di deficit neurologici importanti. Osteopatia e Gestione dell’Ernia del Disco In caso di ernia del disco, l’osteopatia può contribuire in modo significativo alla riduzione del dolore e al miglioramento della funzione. Il trattamento osteopatico mira a: ridurre la compressione sulle strutture nervose alleviare le tensioni muscolari migliorare la mobilità della colonna ottimizzare il carico biomeccanico sulle vertebre favorire un recupero funzionale progressivo L’obiettivo non è solo ridurre il sintomo, ma ripristinare equilibrio e funzionalità, prevenendo recidive. Rieducazione Posturale e Recupero Funzionale Tecniche di rieducazione posturale globale e recupero neuromuscolare possono supportare il percorso terapeutico, migliorando: equilibrio muscolare postura controllo motorio prevenzione delle ricadute Un approccio integrato consente di ottenere risultati più stabili nel tempo. Perché Farti Trattare dal Dr. Alessandro Carollo Il Dr. Alessandro Carollo, Osteopata D.O., è specializzato nel trattamento osteopatico a Milano delle patologie della colonna vertebrale, tra cui: ernia del disco discopatie lombalgie cervicalgie sciatalgie disfunzioni muscolo-scheletriche complesse Grazie alla collaborazione con specialisti ortopedici e all’esperienza clinica avanzata, offre un approccio mirato, personalizzato e orientato al risultato concreto. 📞 Cerchi un osteopata a Roma o un osteopata a Milano?Il Dr. Alessandro Carollo, con oltre 15 anni di esperienza in osteopatia, riceve nelle sue sedi di Roma e Milano per trattamenti contro mal di schiena, acufeni, dolori cervicali, e disturbi muscolo-scheletrici. 👉 Contatta un osteopata a Roma o un osteopata a Milano oppure scrivi a dott.carollo@gmail.com 📱 Seguimi su Instagram: @dr.carollo▶️ Guarda i video su YouTube: Dr. Alessandro Carollo
Acufeni e Osteopatia

Il Dr. Carollo ci spiega come trattare gli acufeni con l’Osteopatia 📍 Hai acufeni e vuoi capire cosa fare davvero?Se cerchi un percorso mirato a Roma o Milano, ho creato una pagina dedicata con spiegazione chiara + come prenotare 📞 Per info e appuntamenti: +39 351 584 5853 Cosa sono gli Acufeni: Gli acufeni, comunemente noti come “ronzio o fischio nelle orecchie”, sono una condizione clinica che colpisce milioni di persone in tutto il mondo. Questo disturbo uditivo, spesso descritto come un suono fastidioso o persistente, può influire notevolmente sulla qualità della vita delle persone. Sebbene le cause esatte degli acufeni siano ancora oggetto di studio, esistono diverse opzioni di trattamento disponibili. Una di queste è l’osteopatia, una disciplina medica olistica che può offrire sollievo e migliorare i sintomi degli acufeni. Esaminiamo più da vicino questa condizione, i suoi trattamenti e il ruolo dell’osteopatia per gli acufeni . Da cosa sono causati gli acufeni? Gli acufeni si manifestano come una percezione di suoni che non hanno una fonte esterna. Questi suoni possono variare da ronzii, fischiettii, sibili, clic o altri rumori fastidiosi. Le cause degli acufeni possono essere diverse e spesso complesse da identificare. Tra i fattori comuni associati agli acufeni troviamo l’esposizione a rumori forti, l’invecchiamento, le lesioni e le infezioni dell’orecchio, la presenza di cerume, l’uso di alcuni farmaci e problemi di circolazione. In alcuni casi, gli acufeni possono essere collegati a condizioni mediche come l’ipertensione, i disturbi della mandibola o problemi di natura neurologica. Esistono vari tipi di Acufeni Gli acufeni possono variare in termini di intensità, suono e percezione. Ecco alcuni dei tipi di acufeni più comuni: Classificazione degli Acufeni Gli acufeni possono essere classificati in diverse categorie in base alla loro origine o alla loro relazione con il sistema uditivo e i processi sensoriali. Ecco una spiegazione delle differenze tra gli acufeni Somatosensoriali, Audiogeni e Psicogeni: È importante sottolineare che questi tipi di acufeni non sono mutuamente esclusivi e possono sovrapporsi o interagire tra loro. Alcune persone possono sperimentare più di un tipo di acufene contemporaneamente o possono avere acufeni che presentano caratteristiche di più categorie. La Diagnosi La diagnosi e il trattamento degli acufeni richiedono una valutazione accurata e dettagliata da parte di un professionista medico specializzato nel campo dell’otorinolaringoiatria o della medicina audiologica. Una volta identificata la tipologia di acufene, sarà possibile pianificare un trattamento mirato e personalizzato per affrontare i sintomi specifici e migliorare la qualità della vita del paziente. Trattamenti degli Acufeni Uno dei primi passi nel trattamento degli acufeni è identificare e affrontare eventuali condizioni sottostanti. Ad esempio, se l’acufene è causato da un accumulo di cerume nell’orecchio, la rimozione del cerume può portare a un notevole miglioramento. Allo stesso modo, se l’acufene è associato a un problema di salute come l’ipertensione, il trattamento mirato a gestire la pressione sanguigna può aiutare a ridurre i sintomi. Alcuni pazienti possono beneficiare dell’uso di apparecchi acustici o mascheratori acustici, che generano suoni piacevoli per coprire o distrarre gli acufeni. La terapia cognitivo-comportamentale può essere utile nel gestire l’ansia e il disagio emotivo associati agli acufeni, aiutando il paziente a sviluppare strategie di coping. Poiché gli acufeni possono avere varie origini, va specificato che l’unico ambito in cui possiamo intervenire con trattamenti Osteopatici e Fisioterapici è nel contesto degli ACUFENI SOMATOSENSORIALI. Il trattamento degli acufeni somatosensoriali si basa sulla gestione dei fattori sottostanti che contribuiscono alla condizione. Gli acufeni somatosensoriali sono spesso correlati a tensione muscolare, disfunzioni della mandibola o altre alterazioni somatiche. Il trattamento si concentra sulla riduzione della tensione e del disagio fisico che possono influenzare la percezione degli acufeni. In questo caso la relazione Acufeni e Osteopatia può essere vincente. Ecco alcune opzioni di trattamento comuni per gli acufeni somatosensoriali: fisioterapia e osteopatia. Acufeni e Fisioterapia La Fisioterapia può essere utile per alleviare la tensione muscolare e migliorare la postura. L’obiettivo è ridurre le tensioni che possono influire negativamente sulla percezione degli acufeni. La fisioterapia può includere massaggi, esercizi di rilassamento muscolare, tecniche di mobilizzazione articolare e altre modalità di trattamento fisico. Acufeni e Osteopatia È importante sottolineare che l’approccio al trattamento degli acufeni somatosensoriali deve essere personalizzato e adattato alle specifiche esigenze di ciascun paziente. La possibilità che la relazione Acufeni e Osteopatia possa portare ad un reale beneficio per il paziente, deve essere prima valutata da un professionista medico specializzato nel trattamento degli acufeni che esaminerà attentamente la situazione individuale e consiglierà la combinazione più appropriata di terapie e trattamenti. Odontoiatria, Gnatologia, Otorinolaringoiatria, Osteopatia e Acufeni: come interagiscono? Gli acufeni non dipendono sempre solo dall’orecchio.In molti casi sono influenzati da mandibola, articolazione temporo-mandibolare (ATM), cervicale, postura e apparato uditivo. Per questo, un approccio efficace spesso richiede una valutazione integrata tra gnatologia, otorinolaringoiatria e osteopatia, soprattutto nei cosiddetti acufeni somatosensoriali. 🦷 Odontoiatria e Gnatologia: ruolo della mandibola negli acufeni Le disfunzioni dell’ATM e della muscolatura mandibolare possono alterare tensioni neuromuscolari collegate al sistema uditivo. Un dentista specializzato in gnatologia può intervenire con: Valutazione dell’occlusione e della postura mandibolareL’analisi del morso e della posizione mandibolare permette di individuare squilibri che possono contribuire agli acufeni. Dispositivi di riallineamento mandibolare (bite)Bite personalizzati possono ridurre tensioni muscolari e migliorare l’equilibrio dell’articolazione temporo-mandibolare. Trattamento di problematiche dentali correlateMalocclusioni, serramento, bruxismo o infezioni possono influenzare indirettamente la sintomatologia acufenica. 👂 Otorinolaringoiatria: il ruolo dell’orecchio e delle vie respiratorie In molti pazienti gli acufeni sono associati a problematiche dell’apparato otorinolaringoiatrico, come: Disfunzione della tuba di Eustachio Infiammazione dei turbinati nasali Alterazioni dell’orecchio medio Ipersecrezione di muco Problematiche timpaniche Sensazione di orecchio ovattato o pressione auricolare Una valutazione ORL permette di escludere o trattare le componenti a carico dell’orecchio e delle vie aeree, fondamentali nei casi di acufeni persistenti. 👐 Osteopatia: integrazione su cervicale, ATM e sistema neuromuscolare L’osteopatia può intervenire sulle componenti muscolo-scheletriche e posturali che influenzano gli acufeni, lavorando su: Cervicale e postura ATM e muscolatura mandibolare Tensioni cranio-cervicali Regolazione delle catene muscolari Componenti somatosensoriali legate al rumore auricolare L’obiettivo è ridurre tensioni, migliorare mobilità e riequilibrare le strutture che
Instabilità rotulea e osteopatia: i benefici
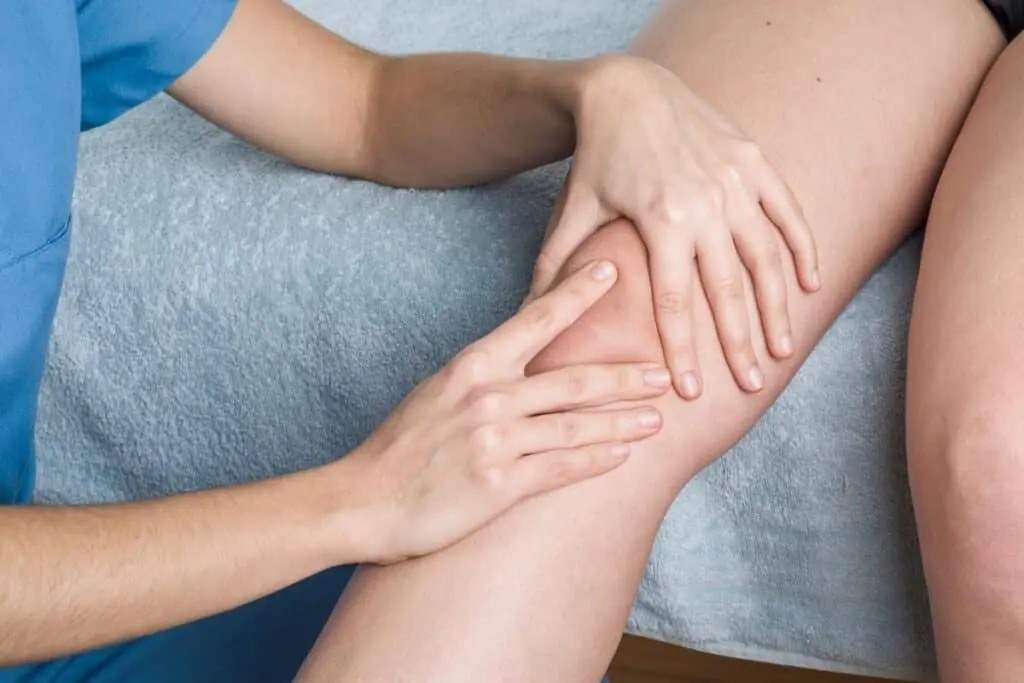
In questo articolo vedremo cosa sarà l’instabilità rotulea e come si può trattare con l’osteopatia. L’instabilità rotulea, cosa è?: L’instabilità rotulea è una condizione patologica piuttosto frequente durante la fase di crescita, soprattutto in età adolescenziale, che porta la struttura articolare a perdere la sua centralità di scorrimento, creando quindi un disallineamento a livello del ginocchio.In una condizione normale, la rotula scorre o lavora su due binari, composti dai due condili femorali; in condizione patologica, si perde questa centralità e la rotula andrà a creare un attrito con il condilo femorale. Questa situazione patologica, lungo termine, porta all’usura delle cartilagini articolari. Con che sintomi si manifesta l’instabilità rotulea? Solitamente si manifesta con dolore nella parte anteriore del ginocchio che può essere generato da alcuni sport praticati quali pallavolo e basket. La pratica di alcuni sport può essere solo uno dei fattori responsabili dell’instabilità rotulea ma ad essa si aggiungono traumi, anomalie ossee della rotula, ipotrofia muscolare, ginocchio valgo ed iperlassità articolare a carico dell’articolazione del ginocchio. Solitamente i sintomi sono legati al dolore avvertito nella zona rotulea soprattutto quando si effettuano movimenti di estensione e flessione o quando si mantiene la posizione seduta per un tempo prolungato. Il dolore viene associato ad episodi di blocco articolare e scricchiolii. L’importanza di una diagnosi ( precoce ) La diagnosi, che deve essere eseguita da un medico, si svolge valutando la storia clinica del paziente. In questo caso dovranno essere valutate le pregresse sublussazioni e le eventuali recidive. Durante l’esame fisico, il medico può eseguire una serie di test, come il test di apprensione, il test di spostamento laterale e il test di spostamento patellare, per valutare la stabilità e la mobilità della rotula. Una volta appurrata la valutazione clinica del paziente, dovrà essere richiesto un esame radiografico, con vari gradi di flesso-estensione del ginocchio a 30 – 60 – 90 gradi. Questo esame servirà a far vedere la variazione del movimento di scivolamento della rotula sui condili femorali. In un secondo tempo dovrà essere effettuata una risonanza magnetica, per valutare lo stato infiammatorio delle strutture legamentose, cartilaginee, ossee e tendinee. Mentre verrà richiesto un esame con la Tac solo se si evidenziano importanti alterazioni morfologiche della rotula, dei condili e solitamente in previsione di intervento chirurgico, cosa però molto rara. Trattamento conservativo per instabilità rotulea Trattandosi di un disturbo legato alla fase di crescita, l’instabilità rotulea potrebbe risolversi spontaneamente. In genere il trattamento è di tipo conservativo dunque non richiede il ricorso alla chirurgia. In un primo momento possono essere applicati ghiaccio, tutori e allo stesso modo somministrare antinfiammatori e terapia elettromedicale, per ridurre il dolore. Le varie terapie elettromedicali e fisiche che possiamo utilizzare sono : Si può inoltre intervenire con un approccio Osteopatico e Fisioterapico. Approccio Osteopatico È possibile risolvere il problema anche grazie altrattamento osteopatico che valuta le tensioni dei tessuti ed i disequilibrilocalizzati a livello del ginocchio o a distanza: come spesso accade nellavalutazione osteopatica, la sede delle disfunzioni è dislocatadall’articolazione stessa. L’osteopatia analizza la mobilità del ginocchio, connessa alle tensioni muscolo-legamentoseesercitate sulla tibia, sul femore e soprattutto sulla rotula. Il tendine rotuleo e le espansioni fasciali che si legano alla rotula sonoresponsabili dell’instabilità e soprattutto della traslazione latero-esterna.In tal caso le disfunzioni osteopatiche connesse al ginocchio verranno trattatetramite tecniche fasciali e muscolari che non risultano affatto invasive. Approccio Fisioterapico L’approccio fisioterapico, sarà strutturato nell’utilizzo di elettromedicali specifici, per la riduzione dello stato infiammatorio, Mentre molto più importante, sarà la rieducazione posturale e propriocettiva. Il lavoro di rieducazione posturale, sarà mirato al corretto riequilibrio delle catene muscolari, cercando di correggere lo squilibrio di tensioni sulla rotula. Questo sarà possibile lavorando sia sui muscoli flessori della loggia posteriore e degli estensori della loggia anteriore. Il lavoro propriocettivo sarà invece specifico per l’attivazione corretta del comparto muscolare e soprattutto sulla corretta cinematica del passo. La rieducazione dello schema del passo e dei gesti ateletici è uno step fondamentale per evitare alterazioni di tensioni muscolari, che possono far scivolare la rotula verso l’esterno andando quindi fuori dall’asse fisiologico di movimento. Altrettanto importante sarà il rinforzo muscolare, che è spesso carente o assente, in quanto la sublussazione della rotula, è spesso causata da una ipotrofia e ipotonia del muscolo quadricipite femorale. Possiamo distinguere due tipologie di lavoro per il rinforzo muscolare: esercizi di Ipertrofia, per l’aumento del volume ed esercizi di pliometria, destinati all’aumento della forza esplosiva ed elastica. Approcci chirurgici per l’instabilità rotulea Molto raramente si ricorre alla chirurgia, ovvero quando i trattamenti conservativi non sono sufficientemente efficai o nei casi più. Tra questi interventi abbiamo: Riallineamento rotuleo: mira a correggere l’anatomia e l’allineamento della rotula, riducendo così lo stress sulla stessa. Ricostruzione del legamento patellare: Se il legamento patellare è lesionato o insufficiente, può essere necessaria una ricostruzione chirurgica per ripristinare la stabilità. Riparazione del legamento collaterale mediale: In alcuni casi di instabilità rotulea, il legamento collaterale mediale può essere danneggiato. La sua riparazione può aiutare a migliorare la stabilità dell’articolazione del ginocchio. Come prevenire l’instabilità rotulea L’instabilità rotulea può essere prevenuta allenando il tono muscolare attraverso una preparazione atletica adeguata: allo stesso modo i pazienti sportivi devono fare attenzione a non commettere errori durante gli allenamenti. Abbinare un esercizio terapeutico preventivo, che si basa sulla gestione e il mantenimento della propriocezione e la correzione di eventuali squilibri delle catene muscolari, può prevenire sia l’insorgenza di future sublussazioni della rotula che eventuali infortuni. Come mettersi in contatto con il Dr. Carollo Il Dr. Alessandro Carollo Osteopata D.O. è specializzato in Osteopatia strutturale, ovvero nel trattamento delle disfunzioni della colonna vertebrale (come ernie discali, lombalgie, cervicalgie e sciatiche), delle articolazioni periferiche e delle disfunzioni dell’articolazione temporo-mandibolare (ATM). Data la sua collaborazione con ortopedici di fama nazionale si è specializzato nella riabilitazione post-chirurgica di Spalla, Ginocchio e Caviglia. Se hai riscontrato uno o più disturbi menzionati in questo articolo, ti consigliamo di contattare uno specialista adeguato in grado di elaborare una corretta diagnosi. Nel caso avessi già fatto questo step, puoi trovare il Dr Carollo, specializzato nel trattamento dell’instabilità rotulea, nel suo studio
Lombalgia: approccio Osteopatico
La lombalgia è il nome con il quale viene indicato il comune mal di schiena. Può interessare la zona lombare e sacrale di adulti e adolescenti. Se soffri spesso di mal di schiena dovresti sapere che può essere curato seguendo un iter specifico, a seconda dell’intensità del dolore avvertito. Nei casi più complessi si consiglia la somministrazione di farmici corticosteroidi volti ad alleviare il dolore cronico. Un’alternativa alla cura farmacologica è il trattamento osteopatico per il mal di schiena, particolarmente efficace per decontratturare la zona interessata tramite esercizi e manipolazioni mirate. Scopri tutte le informazioni utili insieme al Dottor Alessandro Carollo, osteopata di Milano, Roma e Napoli. Le principali cause Come abbiamo anticipato, la lombalgia è un disturbo muscolo-scheletrico che causa dolore talvolta acuto. Può essere generato da una contrattura a seguito di un movimento brusco. Altri fattori di rischio insorgenza possono essere: Il sovrappeso; Il fumo; La sedentarietà; L’attività fisica intensa; L’assunzione di posture errate; Lo stress eccessivo; Il sollevamento di carichi pesanti o colpi di freddo. I benefici dell’osteopatia L’osteopatia garantisce un recupero graduale e progressivo nel ripristinare le normali funzioni e attività della schiena. Grazie all’esecuzione di esercizi di stretching, i muscoli verranno rinforzati garantendo una completa guarigione. Inoltre l’osteopatia indirizza il paziente nella rieducazione posturale aiutandolo ad assumere una corretta postura e una particolare attenzione nei movimenti da compiere durante la giornata, prevenendo in tal modo il rischio di recidiva. Come avviene il trattamento osteopatico per la lombalgia L’osteopatia cura la lombalgia attraverso la valutazione globale dei singoli distretti corporei responsabili della patologia. Mediante un esame manuale sulla zona interessata, il Dottor Alessandro Carollo osteopata specializzato a Milano, potrà individuare la causa scatenante del malessere. La seduta osteopatica procederà attraverso il trattamento del bacino, anca e delle articolazioni sacro iliache vicine alla zona lombare. Saranno oggetto di analisi, in corso di anamnesi, anche le eventuali tensioni addominali come causa di un dolore riflesso nella schiena. L’osteopata porrà un’analisi infine anche sul piede, quale punto del corpo che subisce un sovraccarico lombare notevole. Talvolta il trattamento osteopatico viene accompagnato da altre terapie fisiche alternative come l’agopuntura, il laserterapia o la kinesio taping, che consiste nell’applicazione di bande elastiche al fine di ridurre la tensione muscolare. 📞 Cerchi un osteopata a Roma o un osteopata a Milano?Il Dr. Alessandro Carollo, con oltre 15 anni di esperienza in osteopatia, riceve nelle sue sedi di Roma e Milano per trattamenti contro mal di schiena, dolori cervicali, e disturbi muscolo-scheletrici. 👉 Contatta un osteopata a Roma o un osteopata a Milano oppure scrivi a dott.carollo@gmail.com 📱 Seguimi su Instagram: @dr.carollo▶️ Guarda i video su YouTube: Dr. Alessandro Carollo

