Vertigini: Cause e Trattamento

Vertigini: Cause e Trattamento, come possono generarsi e soprattutto come possiamo curarle? Vediamolo insieme: La sindrome vertiginosa si riscontra nei pazienti che avvertono una distorsione della percezione sensoriale: si ha la sensazione di perdita dell’equilibrio caratterizzato dalla rotazione dell’ambiente rispetto all’individuo. La sensazione di sbandamento, di movimento rotatorio e oscillatorio anche stando fermi, può essere dovuta a problematiche legate all’apparato vestibolari, patologie legate all’encefalo, cervicalgia, labirintite, ipertensione o malattie metaboliche. Vertigini Cause e Trattamento: Cause: Le vertigini possono essere causate da diverse condizioni mediche e possono variare nella loro gravità e nelle cause sottostanti. Alcune delle possibili cause e diagnosi delle vertigini includono: Vertigine posizionale parossistica benigna (VPPB): È una delle cause più comuni di vertigini. Si verifica quando piccoli cristalli di calcio nell’orecchio interno, chiamati otoliti o “polverina dell’orecchio”, si spostano in parti dell’orecchio interno dove non dovrebbero essere. Questo può causare vertigini brevi e intense quando si cambia posizione della testa. Labirintite: Si tratta di un’infiammazione dell’orecchio interno, spesso causata da infezioni virali. Può causare vertigini intense e durature, accompagnate da perdita dell’udito e problemi di equilibrio. Neurite vestibolare: Questa condizione è spesso causata da un’infezione virale e coinvolge l’infiammazione del nervo vestibolare nell’orecchio interno. Le vertigini sono gravi e possono durare da alcuni giorni a diverse settimane. Migrazione della malattia di Ménière: La malattia di Ménière è una condizione dell’orecchio interno che provoca vertigini episodiche, acufeni (ronzio nelle orecchie) e perdita dell’udito. Durante gli episodi di Ménière, i sintomi possono peggiorare e poi gradualmente migliorare. Problemi di circolazione sanguigna: Ridotta circolazione del sangue nel cervello o nell’orecchio interno può portare a vertigini. L’arteriosclerosi, le malformazioni artero-venose e altre condizioni vascolari possono essere coinvolte. Disturbi dell’equilibrio centrale: Problemi con il cervello o il tronco encefalico che regolano l’equilibrio e la percezione sensoriale possono causare vertigini. Questi problemi possono essere causati da ictus, lesioni cerebrali, emicranie vestibolari, sclerosi multipla, e altro ancora. Uso di farmaci: Alcuni farmaci, come quelli per la pressione sanguigna, per problemi cardiaci o per l’ansia, possono causare vertigini come effetto collaterale. Ansia e stress: L’ansia e lo stress possono influenzare l’equilibrio e causare sensazioni di vertigine. Diagnosi La diagnosi delle vertigini può richiedere una valutazione medica completa, che potrebbe includere esami fisici, storia clinica, test dell’udito, test di equilibrio, test vestibolari e talvolta esami di imaging come la risonanza magnetica. I sintomi I sintomi più comuni della sindrome vertiginosa sono nausea, vomito, mal di testa, senso di svenimento e stordimento generale, acufeni e sudorazione. Molto spesso le vertigini insorgono spontaneamente e durare pochi secondi o alcune ore o nei casi più gravi possono progredire in maniera graduale fino a diventare un disagio invalidante. In quest’ultimo caso grazie all’intervento dell’osteopatia diviene possibile curare la sindrome vertiginosa migliorando le condizioni posturali, muscolari e ribilanciando le tensioni del collo e del cranio che compromettono la normale fisiologia dei neurorecettori dell’equilibrio. Vertigini: Cause e Trattamento Trattamento: Il trattamento osteopatico e le tecniche osteopatiche ripristineranno nel paziente le normali tensioni muscolari del collo e l’assetto posturale della zona cervicale. Migliorando anche la vascolarizzazione del tratto cervicale fino all’orecchio interno. Apportando un decisivo miglioramento dei sintomi. Sia il trattamento osteopatico che la fisioterapia possono essere utili nel gestire alcune forme di vertigini, in particolare quelle associate a disturbi dell’orecchio interno e a problemi di equilibrio. Tuttavia, è importante ricordare che la scelta del trattamento dipenderà dalla causa specifica delle vertigini e dalla valutazione medica. Ecco come il trattamento osteopatico e la fisioterapia possono essere impiegati per gestire le vertigini: Trattamento osteopatico: L’osteopatia è una disciplina medica alternativa che si basa sulla filosofia che il corpo è un sistema integrato, e l’equilibrio tra le strutture corporee è essenziale per la salute. Gli osteopati cercano di migliorare la salute del paziente manipolando manualmente il corpo, compresi i muscoli, le articolazioni e il sistema nervoso. Per le vertigini, un osteopata può eseguire: Manipolazioni cranio-sacrali: Queste tecniche coinvolgono la delicata manipolazione del cranio, della colonna vertebrale e delle strutture circostanti. Si ritiene che ciò possa influenzare il flusso di liquido cerebrospinale e aiutare a ridurre la tensione e l’irritazione delle strutture nervose coinvolte nell’equilibrio. Manipolazioni vertebrali: Gli osteopati possono eseguire manipolazioni della colonna vertebrale per migliorare l’allineamento e la mobilità, che a sua volta può influenzare positivamente il sistema nervoso e l’equilibrio. Mobilizzazioni articolari: Queste tecniche coinvolgono movimenti controllati delle articolazioni per migliorarne la funzione e ridurre la tensione muscolare. Nello specifico, durante la seduta di osteopatia, si andranno ad eseguire specifici esercizi per il controllo posturale statico e dinamico e per quello oculomotorio. Inoltre verranno eseguite tecniche manipolative molto selettive e tecniche, motivo per cui è fondamentale avere una precedente diagnosi medica e soprattutto una importante esperienza. Fisioterapia: La fisioterapia può svolgere un ruolo importante nel trattamento delle vertigini, soprattutto quando sono legate a problemi dell’orecchio interno. Alcune delle tecniche utilizzate includono: Manovre di riposizionamento: Per i pazienti con vertigine posizionale parossistica benigna (VPPB), il terapista fisico può eseguire manovre specifiche per riportare i cristalli di calcio nell’orecchio interno nella loro posizione corretta, riducendo così le vertigini. Esercizi di abituazione: Questi esercizi mirano a migliorare la capacità del cervello di adattarsi a segnali discordanti tra l’orecchio interno e gli altri sistemi sensoriali. Sono spesso utili per pazienti con disturbi come la malattia di Ménière. Esercizi di equilibrio: I pazienti possono essere guidati attraverso esercizi che migliorano la forza, la coordinazione e l’equilibrio per aiutare a prevenire vertigini associate a problemi di debolezza muscolare o disfunzioni nell’equilibrio. È importante sottolineare che il trattamento dovrebbe essere personalizzato in base alla causa delle vertigini e alle esigenze del paziente. Prima di intraprendere qualsiasi forma di trattamento, è fondamentale consultare un professionista medico, come un medico di famiglia, un otorinolaringoiatra, un fisioterapista o un osteopata qualificato, per una valutazione e una guida appropriata. Oltre alle manipolazioni osteopatiche è bene seguire alcuni accorgimenti, al fine di alleviare i sintomi di sindrome vertiginosa o ridurre il numero di attacchi. È di primaria importanza rilassarsi in posizione distesa, in una stanza buia e tranquilla che limiti la
Dolori alla cervicale: attenzione al periodo estivo

I dolori alla cervicale sono da sempre una delle insidie maggiori per gli italiani nella calda stagione. Statisticamente ne soffrono due persone su tre. Iniziamo l’approfondimento di oggi con una semplice domanda: in quanti di voi, a seguito del primo caldo, hanno acceso l’aria condizionata in ufficio? Oppure hanno trascorso una piccola porzione del proprio tempo libero a casa davanti al ventilatore? Potreste aver accusato sintomi come mal di testa, dolori al collo, crampi, giramenti o nausea. I dolori alla cervicale (cervicalgia) in estate possono diventare più acuti. Scopriamo insieme al Dottor Carollo la motivazione. Il rapporto tra freddo e dolore alla cervicale Il condizionatore e il ventilatore generano aria fredda, nociva per il nostro sistema muscolare che quando esposto a temperature molto basse aumenta la propria attività. La contrazione muscolare è ripetuta e incontrollabile. La causa del dolore alla cervicale è da individuare negli sforzi eccessivi, nella sedentarietà, nelle posture scorrette davanti al pc, nella malocclusione dentale, nel colpo di frustra. L’aria condizionata non è sicuramente la causa scatenante della cervicale ma può essere sicuramente uno dei fattori capaci di risvegliare una patologia latente o preesistente. Il getto dell’aria, che sia un ventilatore o – peggio – aria condizionata, non dovrebbe comunque mai essere diretto sul corpo. Soprattutto se siamo sudati, bisogna fare attenzione, in quanto l’acqua tende ad aumentare la dispersione del calore corporeo, quindi potrebbe creare un’alterazione del microcircolo cutaneo. Le strutture muscolo scheletriche che presentano già delle problematiche, sono facilmente irritabili e possono bloccarsi più frequentemente in estate, quando usiamo condizionatori artificiale. Risolvi i dolori alla cervicale con l’Osteopatia Se l’estate o l’aria condizionata hanno portato in superficie una patologia latente, è importante rivolgersi a uno specialista per non cronicizzarla o aggravare eventuali dolori. Sedentarietà, postura sbagliata e spesso immobilità per ore davanti al pc, traumi di vario tipo, sono tutti fattori di rischio che stanno alla base di gran parte delle patologie dell’apparato muscolo-scheletrico. Un antinfiammatorio può aiutare a combattere i dolori, ma non cura la patologia. Rivolgersi a un osteopata esperto è il modo migliore per risolverla, non tanto per tenere l’aria condizionata a 18°C per tutta l’estate… ma per vivere bene tutto l’anno! 📞 Cerchi un osteopata a Roma o un osteopata a Milano?Il Dr. Alessandro Carollo, con oltre 15 anni di esperienza in osteopatia, riceve nelle sue sedi di Roma e Milano per trattamenti contro mal di schiena, dolori cervicali, e disturbi muscolo-scheletrici. 👉 Contatta un osteopata a Roma o un osteopata a Milano oppure scrivi a dott.carollo@gmail.com 📱 Seguimi su Instagram: @dr.carollo▶️ Guarda i video su YouTube: Dr. Alessandro Carollo
Epicondilite: come curare il gomito del tennista con l’osteopatia
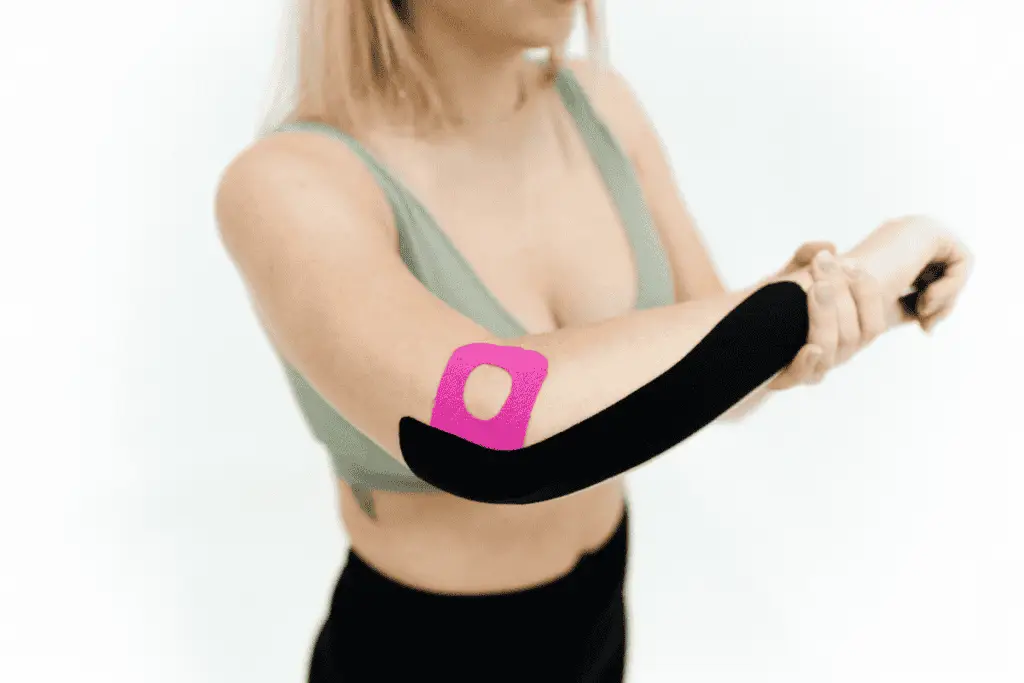
L’osteopatia può darci una grossa mano nel caso di epicondilite, patologia chiamata nel linguaggio comune con il termine di “gomito del tennista” Epicondilite L’epicondilite, comunemente chiamata anche con il termine di “gomito del tennista“. è una patologia che interessa l’infiammazione dei tendini che si fissano sull’epicondilo. A seconda dei muscoli interessati si può parlare di epicondilite posteriore, mediale o laterale. Anziché utilizzare farmaci per curarla, possiamo provare a sbarazzarcene con l’osteopatia. Tra i sintomi dell’epicondilite vi è, ovviamente, il dolore nella parte esterna del gomito, assieme alla difficoltà legata all’estensione dell’avambraccio. Ne deriva anche una diminuzione della forza, tanto che effettuare sforzi semplici, come girare una chiave in una serratura oppure aprire un barattolo, diventa molto problematico. Trattamento Osteopatico L’approccio osteopatico può essere d’aiuto per ripristinare al meglio la funzionalità dell’articolazione del gomito. Ma in che cosa consiste questo approccio? Sta nel trattare le strutture che possono interessare il gomito, prevedendone il ripristino della mobilità e della funzionalità delle articolazioni che riguardano gomito e spalla. In questo modo, si evitano dei sovraccarichi funzionali che possono infiammare i tendini che si trovano nella prossimità del gomito. Questo approccio serve così per valutare e per trattare al meglio tutta la catena muscolare degli arti superiori, non soltanto a livello di gomito, ma anche alla spalla e al tratto cervicale. L’osteopata non farà altro che far seguire al paziente un programma di rieducazione funzionale. Prevede esercizi di potenziamento e di allungamento della muscolatura del braccio e della spalla. In questo modo si vanno a modificare le nostre cattive abitudini, come la posizione che teniamo oppure gli strumenti di lavoro. Da molti anni, la soluzione osteopatica per l’epicondilite è considerata risolutiva. Ricerca, infatti, le cause primarie del problema, riuscendo a intervenire in modo definitivo senza far assumere farmaci al paziente, evitando anche la cronicizzazione dei sintomi. Come mettersi in contatto con il Dr. Carollo Il Dr. Alessandro Carollo Osteopata D.O. è specializzato in Osteopatia strutturale, ovvero nel trattamento delle disfunzioni della colonna vertebrale (come ernie discali, lombalgie, cervicalgie e sciatiche), delle articolazioni periferiche e delle disfunzioni dell’articolazione temporo-mandibolare (ATM). Data la sua collaborazione con ortopedici di fama nazionale si è specializzato nella riabilitazione post-chirurgica di Spalla, Ginocchio e Caviglia. Se hai riscontrato uno o più disturbi menzionati in questo articolo, ti consigliamo di contattare uno specialista adeguato in grado di elaborare una corretta diagnosi. Nel caso avessi già fatto questo step, puoi trovare il Dr Carollo, specializzato nella causa e nella cura dell’ Epicondilite, nel suo studio di Roma a Ponte Milvio e in studi selezionati a Milano e Napoli. Chiedi aiuto al Dott. Carollo Segui gli aggiornamenti quotidiani su Instagram Guarda i video sul canale YouTube
Fibromialgia: causa e cura

Fibromialgia: Causa e Cura In questo articolo, esploreremo cosa sia la fibromialgia, la causa e la cura, con i suoi sintomi principali e come l’osteopatia e la fisioterapia possono offrire un’alternativa terapeutica promettente. La fibromialgia è una sindrome dolorosa cronica e debilitante che colpisce milioni di persone in tutto il mondo. Caratterizzata da dolore muscoloscheletrico diffuso, fatica persistente e altri sintomi concomitanti, questa condizione può influenzare significativamente la qualità della vita di chi ne è affetto. Mentre la causa esatta della fibromialgia rimane ancora sconosciuta, le opzioni di trattamento comprendono spesso approcci farmacologici, psicoterapia e tecniche di gestione del dolore. Tuttavia, sempre più persone si stanno rivolgendo a trattamenti osteopatici e fisioterapici per affrontare questa complessa patologia. La Fibromialgia: Caratteristiche e Sintomi La fibromialgia è una malattia cronica del sistema nervoso centrale che si manifesta principalmente con dolore diffuso a livello muscolare e scheletrico. Le persone colpite spesso sperimentano punti trigger sensibili sul corpo, accompagnati da stanchezza cronica, disturbi del sonno, ansia e depressione. I sintomi possono variare notevolmente da persona a persona e possono andare e venire in cicli imprevedibili, rendendo la fibromialgia una sfida difficile per la diagnosi e il trattamento. Diagnosi La diagnosi di fibromialgia può essere un processo complesso poiché non esistono esami diagnostici specifici o test di laboratorio per confermarla in modo definitivo. La diagnosi si basa principalmente sulla valutazione dei sintomi, sulla storia medica del paziente e sull’esclusione di altre condizioni mediche che potrebbero presentare sintomi simili. Solitamente, la diagnosi di fibromialgia segue questi passaggi: Esame Fisico e Storia Medica: Il medico inizia con un esame fisico completo e una discussione approfondita riguardo alla storia medica del paziente. È importante riferire tutti i sintomi e i disturbi avvertiti, anche quelli che potrebbero sembrare non correlati. Criteri di Classificazione: La diagnosi di fibromialgia si basa spesso sui criteri di classificazione stabiliti dal “2016 Revised Fibromyalgia Criteria” dal comitato della American College of Rheumatology (ACR). Questi criteri includono la presenza di dolore generalizzato in diverse aree del corpo per almeno tre mesi, oltre a una scala di punteggio per valutare i sintomi correlati. Esclusione di Altre Condizioni: Poiché i sintomi della fibromialgia possono sovrapporsi a quelli di altre malattie, il medico dovrà escludere altre condizioni che potrebbero avere manifestazioni simili, come l’artrite reumatoide, il lupus eritematoso sistemico, la sindrome da fatica cronica, la sindrome dell’intestino irritabile e altre patologie. Esami di Laboratorio: Anche se non esistono test specifici per diagnosticare la fibromialgia, il medico potrebbe prescrivere esami di laboratorio per escludere altre condizioni che potrebbero avere sintomi simili. Questi test potrebbero includere esami del sangue, esami di funzionalità tiroidea e altre analisi. Esame Punti Trigger: Un altro elemento che può contribuire alla diagnosi di fibromialgia è l’esame dei “punti trigger”. Questi sono punti specifici del corpo che sono particolarmente sensibili al tocco e che sono presenti in aree specifiche del corpo. Tuttavia, i punti trigger da soli non sono sufficienti per fare una diagnosi, poiché anche altre condizioni potrebbero presentare punti trigger. Esclusione di Cause Psicologiche: È importante considerare anche gli aspetti psicologici che possono influenzare i sintomi della fibromialgia. Alcuni pazienti possono sviluppare la condizione a seguito di eventi stressanti o traumatici. La gestione della salute mentale e l’approccio psicologico possono quindi essere parte integrante del trattamento. La diagnosi della fibromialgia è una sfida complessa e richiede un approccio globale da parte di un professionista medico esperto, come un reumatologo o un medico del dolore. Un corretto riconoscimento e trattamento possono aiutare a migliorare la qualità della vita dei pazienti affetti da questa sindrome dolorosa cronica. Fibromialgia: Causa e cura – Osteopatia e Fisioterapia La causa della Fibromialgia La cura e soprattutto la caus a esatta della fibromialgia non è ancora completamente compresa e può essere multifattoriale. Tuttavia, gli studi suggeriscono che diversi fattori possono contribuire allo sviluppo della condizione. Alcuni dei principali fattori considerati sono: Disfunzione del Sistema Nervoso Centrale (SNC): Alcuni ricercatori ritengono che la fibromialgia possa essere causata da una disfunzione nel modo in cui il cervello e il sistema nervoso centrale (SNC) elaborano e trasmettono i segnali del dolore. Ciò potrebbe portare a un’iperattività delle vie del dolore nel cervello, amplificando la percezione del dolore. Alterazioni Neurotrasmettitoriali: Alterazioni nei neurotrasmettitori, come la serotonina, la noradrenalina e il glutammato, potrebbero essere coinvolte nella patogenesi della fibromialgia. Questi neurotrasmettitori svolgono un ruolo essenziale nella regolazione del dolore, dell’umore e del sonno. Fattori Genetici: La fibromialgia può avere una predisposizione genetica, poiché alcuni studi hanno rilevato una maggiore incidenza di questa condizione all’interno di alcune famiglie. Tuttavia, non esiste un singolo gene responsabile della fibromialgia, ma piuttosto un’interazione complessa di geni e fattori ambientali. Eventi Stressanti e Traumi: Traumi fisici, lesioni o eventi stressanti possono contribuire allo sviluppo della fibromialgia. Questi eventi possono scatenare reazioni infiammatorie e disfunzioni neurologiche che aumentano la sensibilità al dolore. Disturbi del Sonno: I disturbi del sonno, come l’insonnia o l’apnea del sonno, sono spesso associati alla fibromialgia. Un sonno non ristoratore può contribuire all’instaurarsi dei sintomi e all’aggravamento della condizione. Condizioni Comorbide: Alcune condizioni mediche, come la sindrome dell’intestino irritabile, la cefalea, il disturbo dell’articolazione temporo-mandibolare (TMJ) e la sindrome delle gambe senza riposo, sono più comuni in persone con fibromialgia. Queste condizioni possono interagire e peggiorare i sintomi della fibromialgia. Aspetti Psicologici ed Emotivi: L’ansia, la depressione e lo stress cronico possono influenzare la percezione del dolore e la risposta al trattamento. Alcuni pazienti con fibromialgia possono sviluppare la condizione a seguito di eventi stressanti o traumi emotivi. Il Ruolo dell’Osteopatia nel Trattamento della Fibromialgia L’osteopatia è una branca della medicina complementare che si concentra sulla manipolazione delle ossa, dei muscoli e dei tessuti molli per ripristinare l’equilibrio e la salute generale del corpo. Nel contesto della fibromialgia, l’osteopatia si propone di alleviare il dolore muscolare e ridurre la tensione nei tessuti molli. Gli osteopati utilizzano tecniche manuali, come la mobilizzazione articolare e il rilascio miofasciale, per ristabilire la normale funzione del sistema muscoloscheletrico e migliorare la circolazione sanguigna. Questo approccio terapeutico mira anche
Metatarsalgia: cause, sintomi e rimedi
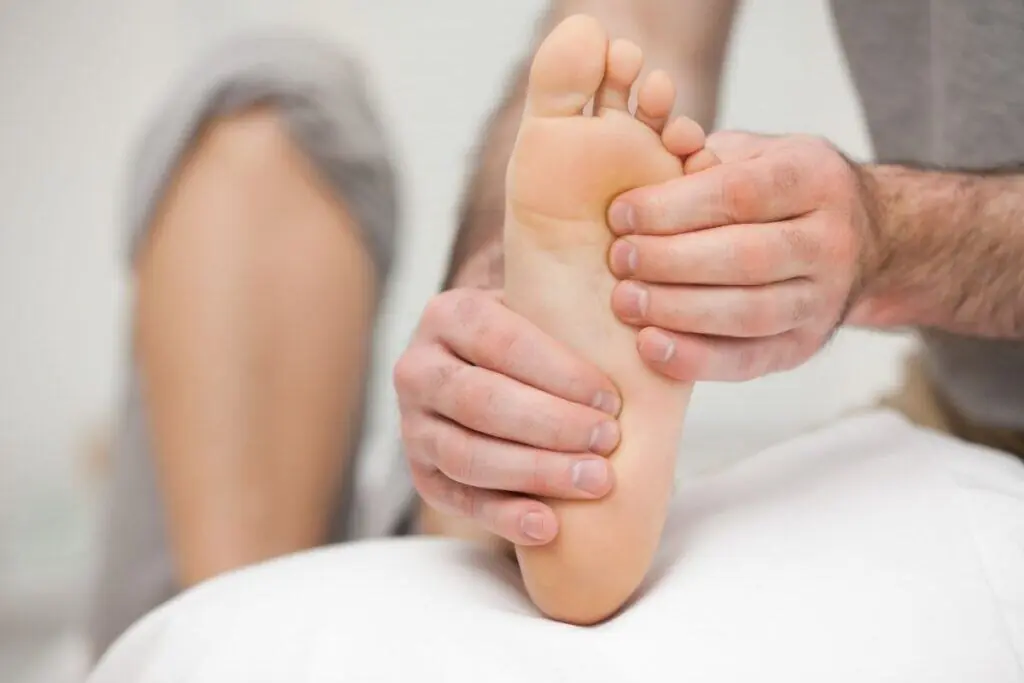
La metatarsalgia: cause, sintomi e rimedi La metatarsalgia è un disturbo che colpisce l’avampiede. Nei casi più gravi può compromettere i movimenti o addirittura rendere difficile la normale deambulazione. Cos’è la metatarsalgia Si tratta di una condizione dolorosa abbastanza comune. Interessa soprattutto l’avampiede, limitandone la funzionalità e provocando disagio durante il movimento. Cause e fattori di rischio La metatarsalgia deriva spesso da un sovraccarico sulla testa del secondo o terzo metatarso. In altri casi la causa è un’infiammazione, legata a una malposizione del cuscinetto adiposo sotto l’avampiede. Anche altri fattori aumentano il rischio di sviluppare questa condizione: obesità, diabete, uso frequente di tacchi alti e scarpe con punta stretta, piede cavo con eccessiva flessione plantare, alluce rigido, traumi o fratture pregresse. Sintomi principali Il sintomo più frequente è un dolore acuto o un bruciore localizzato nell’avampiede. Il fastidio peggiora durante la camminata e si riduce con il riposo. In alcuni casi si avvertono anche intorpidimento o parestesie alle dita del piede. Metatarsalgia e osteopatia Se non trattata, la metatarsalgia può alterare la camminata. Col tempo possono insorgere dolori a schiena, anche e ginocchia. Per questo è importante affrontare il problema con un percorso terapeutico adeguato. Oltre al riposo, al ghiaccio e agli antidolorifici, si può ricorrere all’osteopatia. L’approccio osteopatico analizza la funzionalità del metatarso, valutando micromovimenti e macromovimenti della zona colpita. L’osteopata esamina il piede e la postura del paziente. Valuta anche la colonna vertebrale, le anche e le ginocchia per identificare eventuali squilibri meccanici. Questo tipo di analisi permette di costruire un percorso personalizzato per trattare non solo il dolore, ma anche le cause alla base del disturbo. Trattamento del dolore Tra le terapie utili troviamo: massaggi drenanti, trattamenti con ultrasuoni per stimolare la rigenerazione ossea e ridurre l’infiammazione, tecarterapia e ipertermia, utili a velocizzare la guarigione, laser ad alta potenza per trattare le aree infiammate. Come mettersi in contatto con il Dr. Carollo Il Dr. Alessandro Carollo Osteopata D.O. è specializzato in Osteopatia strutturale, ovvero nel trattamento delle disfunzioni della colonna vertebrale (come ernie discali, lombalgie, cervicalgie e sciatiche), delle articolazioni periferiche e delle disfunzioni dell’articolazione temporo-mandibolare (ATM). Data la sua collaborazione con ortopedici di fama nazionale si è specializzato nella riabilitazione post-chirurgica di Spalla, Ginocchio e Caviglia. 📞 Cerchi un osteopata a Roma o un osteopata a Milano?>>>>>>>>>>>>>>>>>>>>>Il Dr. Alessandro Carollo, con oltre 15 anni di esperienza in osteopatia, riceve nelle sue sedi di Roma e Milano per trattamenti contro mal di schiena, dolori cervicali, e disturbi muscolo-scheletrici. 👉 Contatta un osteopata a Roma o un osteopata a Milano oppure scrivi a dott.carollo@gmail.com 📱 Seguimi su Instagram: @dr.carollo▶️ Guarda i video su YouTube: Dr. Alessandro Carollo
Mal di schiena: Cause, Sintomi e Cura

Mal di schiena Il mal di schiena è un problema comune che colpisce molte persone in tutto il mondo. Può manifestarsi in diverse forme e intensità, causando fastidio, dolore e limitazioni nella vita quotidiana. In questo articolo, esploreremo le cause del mal di schiena, i suoi sintomi più comuni e le opzioni di trattamento efficaci disponibili. Cause: Il mal di schiena può essere causato da vari fattori, tra cui lesioni, posture scorrette, eccessivo sforzo fisico, condizioni degenerative come l’artrosi, ernie del disco o stenosi spinale, e tensione muscolare. Alcuni fattori di rischio che possono aumentare la probabilità di sviluppare mal di schiena includono l’età, la sedentarietà, l’obesità e lo stress. Sintomi: I sintomi del mal di schiena possono variare da lievi a gravi e possono manifestarsi come dolore acuto, rigidità, sensazione di bruciore o formicolio lungo la colonna vertebrale. Il dolore può irradiarsi alle gambe o ai glutei, limitando la mobilità e influenzando la qualità della vita. In alcuni casi, il mal di schiena può causare anche problemi intestinali o della vescica, come difficoltà nella minzione o nell’evacuazione. La gestione del mal di schiena dipende dalla causa sottostante e dalla gravità dei sintomi. Diagnosi: La diagnosi del mal di schiena è un processo che coinvolge la valutazione accurata dei sintomi, l’esame fisico e, in alcuni casi, l’utilizzo di esami diagnostici complementari. È importante determinare la causa sottostante del mal di schiena al fine di stabilire il trattamento appropriato. Durante la valutazione iniziale, il professionista sanitario esaminerà attentamente i sintomi riportati dal paziente, inclusa la descrizione del dolore, la sua localizzazione e le condizioni in cui il dolore si manifesta o si intensifica. Saranno considerati anche i fattori di rischio, come l’età, la storia di lesioni o traumi, la presenza di malattie concomitanti e l’attività fisica svolta. Successivamente, verrà eseguito un esame fisico completo per valutare la mobilità, la forza muscolare, la flessibilità e l’allineamento della colonna vertebrale. Il medico potrebbe eseguire alcuni test specifici, come il test delle gambe dritte, il test di Lasègue o il test di Patrick/FABER per valutare la presenza di irritazione nervosa o di altre condizioni associate. A volte, per confermare la diagnosi o approfondire ulteriormente, possono essere richiesti esami diagnostici come le radiografie, la tomografia computerizzata (TC), la risonanza magnetica (RM) o gli esami di laboratorio. Le radiografie possono essere utilizzate per escludere fratture, deformità o anomalie strutturali evidenti. La TC e la RM forniscono immagini dettagliate delle strutture ossee, dei dischi spinali, dei nervi e dei tessuti molli circostanti, consentendo di identificare eventuali ernie del disco, stenosi spinale o altre patologie. Gli esami di laboratorio possono essere richiesti per escludere condizioni infiammatorie o sistemiche che potrebbero contribuire ai sintomi. In alcuni casi, potrebbe essere necessario consultare uno specialista, come un ortopedico, un neurologo o un reumatologo, per una valutazione più approfondita o per ulteriori test diagnostici specifici. È importante sottolineare che la diagnosi del mal di schiena può richiedere un’approfondita valutazione clinica e può variare da individuo a individuo. Pertanto, è consigliabile consultare un professionista sanitario qualificato per ottenere una diagnosi accurata e un piano di trattamento personalizzato. Cura del Mal di Schiena: Per il mal di schiena cronico o persistente, possono essere necessari approcci terapeutici più avanzati. La fisioterapia: La Fisioterapia è spesso raccomandata per rafforzare i muscoli del tronco e migliorare la flessibilità, riducendo così il carico sulla colonna vertebrale. Gli esercizi di stretching, la terapia manuale e le tecniche di mobilizzazione possono contribuire ad alleviare il dolore e a migliorare la funzionalità. Ma più di tutte, è fondamentale la rieducazione posturale, al fine di rieducare il paziente e di conseguenza il corpo ad un corretto asset. In questo modo oltre ad interrompere lo stato di malessere, si lavorerà anche in fase preventiva. D’altronde, in una buona parte dei casi, il mal di schiena è generato da posture viziate e cattive abitudini. Insieme ai vari trattamenti è importante abbinare: riposo, applicazione di ghiaccio o calore, e l’uso di farmaci analgesici da banco per alleviare il dolore. È essenziale mantenere una buona postura durante le attività quotidiane, evitare lo sforzo eccessivo e adottare una corretta tecnica di sollevamento degli oggetti. Alcune persone possono beneficiare anche di trattamenti complementari, come l’osteopatia. L’Osteopatia L’Osteopatia si concentra sulla manipolazione della colonna vertebrale per ridurre lo spasmo muscolare, il dolore e ripristinare l’allineamento e la mobilità della colonna vertebrale. Questa terapia può essere utilizzate in combinazione con la fisioterapia per ottenere risultati ottimali. In casi più gravi o quando le terapie conservative non sono sufficienti, può essere necessario ricorrere a interventi chirurgici. Chirurgia: L’intervento chirurgico è riservato a situazioni specifiche, come ernie del disco, stenosi spinale o instabilità vertebrale grave. Un intervento chirurgico mira a rimuovere la fonte del dolore o a stabilizzare la colonna vertebrale. Inoltre, uno stile di vita sano può contribuire a prevenire o ridurre il mal di schiena. Mantenere un peso corporeo adeguato, adottare una postura corretta, praticare regolarmente esercizio fisico, fare attenzione ai movimenti e alle attività che possono sovraccaricare la colonna vertebrale e gestire lo stress possono contribuire a mantenere una schiena sana. Mal di Schiena Conclusioni: In conclusione, il mal di schiena è un problema diffuso che può essere causato da diverse condizioni e abitudini. È importante identificare la causa specifica del mal di schiena per poter adottare le giuste misure di trattamento. La gestione del mal di schiena spesso include approcci conservativi come l’Osteopatia e la Fisioterapia, l’uso di farmaci analgesici e le modifiche dello stile di vita. In casi più gravi, possono essere necessari interventi chirurgici. Consultare un professionista sanitario qualificato è fondamentale per ricevere una diagnosi accurata e un piano di trattamento personalizzato. Come mettersi in contatto con il Dr. Carollo Il Dr. Alessandro Carollo Osteopata D.O. è specializzato in Osteopatia strutturale, ovvero nel trattamento delle disfunzioni della colonna vertebrale (come ernie discali, lombalgie, cervicalgie e sciatiche), delle articolazioni periferiche e delle disfunzioni dell’articolazione temporo-mandibolare (ATM). Data la sua collaborazione con ortopedici di fama nazionale si è specializzato nella

